Ein Patient wird ins Spital eingeliefert, und seine wichtigsten Gesundheitsinformationen sind schon da. Denn in seinem elektronischen Patientendossier (EPD), das der Patient vor Kurzem eröffnet hat, finden die behandelnden Ärztinnen und Pflegefachpersonen Angaben zu seiner Medikation, Allergien und zu früheren Spitalaufenthalten. Natürlich nur, wenn der Patient ihnen das Zugriff srecht auf sein EPD erteilt hat – denn er bestimmt, wer welche Dokumente wann einsehen kann. Nach dem Austritt des Patienten wiederum speichert das Spital den Austritt sbericht in sein EPD, der auf dem weiteren Behandlungspfad beim Hausarzt, der Apotheke und dem Spitex-Dienst von Nutzen ist. So sieht das Idealbild zum EPD aus. Um es zu erreichen, muss noch einiges geschehen. Und das nicht nur auf technischer Ebene.
Prüfung der Anbieter im Gange
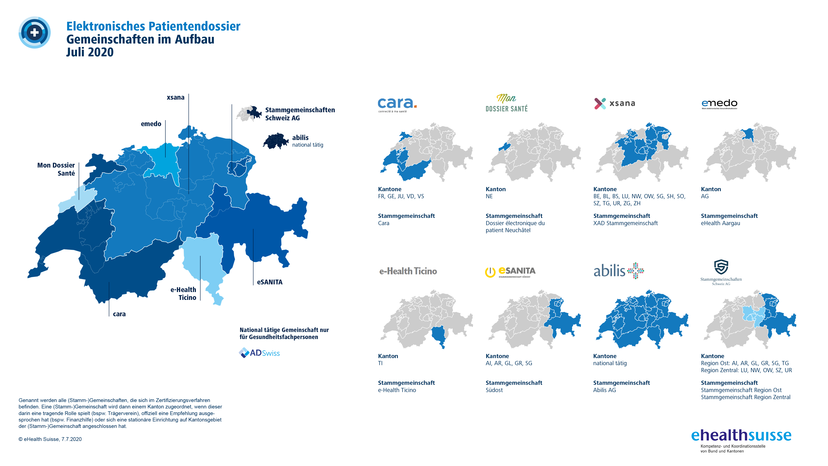
Die Einführung des EPD ist ein komplexes Zusammenspiel vieler Elemente von rechtlichen, organisatorischen und technischen Voraussetzungen. Laut Bundesgesetz über das elektronische Patientendossier (EPDG) müssen sich Akutspitäler,Reha-Kliniken und stationäre Psychiatrien bis Mitte April 2020 dem EPD anschliessen. Kein Wunder, wird derzeit auf Hochtouren an der EPD-Einführung gearbeitet – insbesondere bei den zukünftigen Anbietern des EPD, den sogenannten «Gemeinschaft en» und «Stammgemeinschaften». Es sind rund zehn solcher vorwiegend überregionalen Zusammenschlüsse von Gesundheitseinrichtungen, die sich momentan um die Zertifizierung als EPD-Anbieter bemühen (vgl. Karte). Denn erst, wenn sie nachgewiesen haben, dass sie die zahlreichen Vorgaben zum EPD erfüllen, allen voran im Bereich Datensicherheit und Datenschutz, dürfen sie das EPD offi ziell anbieten.
Schritt weise Inbetriebnahme ab Sommer
Dieser Nachweis nimmt mehr Zeit in Anspruch als geplant. Bis zum vorgesehenen Einführungstermin vom 15. April 2020 dürfte mindestens ein EPD-Anbieter die Zertifizierung abgeschlossen haben und im Sommer den Betrieb aufnehmen können. Die anderen Stammgemeinschaften folgen bis im Herbst. Für ein derartig komplexes Grossprojekt mit dezentraler Struktur wie das EPD ist dies nureine leichte Verzögerung. Doch was heisst das für die Spitäler, die das EPD nicht gesetzeskonform anbieten können, solange ihre Stammgemeinschaft noch nicht zertifiziert ist? Eine Streichung eines Spitals von der kantonalen Spitalliste würde als unverhältnismässig betrachtet, so die Gesundheitsdirektorenkonferenz (GDK). Sie empfiehlt statt dessen den Kantonen, bei den Spitälern bis Ende März 2020 einen schriftlichen Nachweis über den Beitritt zu einer Stammgemeinschaft einzufordern. Gegenüber säumigen Spitälern sollen die Kantone angemessene Mittel ergreifen, um sie zu einem Beitritt zu bewegen.
Ziel: integriert und strukturiert
Sind die Zertifi zierungsprozesse erst einmal abgeschlossen, beginnt damit jedoch erst die Verbreitung und weitere Entwicklung des EPD. Für die Benutzerfreundlichkeit des EPD in Spitälern sind zum Beispiel folgende Ausbaumöglichkeiten von Bedeutung:
- Tiefe Integration in die Behandlungssoftware: Laut einer Umfrage der Kantone plant nur rund ein Drittel der Spitäler, das EPD von Beginn an in ihr Klinikinformationssystem einzubinden. Somit werden Gesundheitsfachpersonen nicht direkt im internen System Dokumente aus dem EPD holen oder ins EPD einstellen können. Sie werden den aufwendigen Umweg über die Anmeldung auf einem Webportal gehen müssen. Die Portalvariante ist allerdings als Einstiegsoption zu sehen, der weitere Schritte in Richtung einer integrierten Lösung folgen sollten.
- Strukturierte Daten statt nur PDFs: Zu Beginn wird das EPD vor allem eine Sammlung von PDF-Dokumenten sein. Doch der Grund dafür liegt nicht beim EPD selbst: Dieses ist nämlich in der Lage, hochstrukturierte Informationen zu transportieren, die leicht und automatisiert verarbeitet werden können. Nur sind die meisten heutigen IT-Systeme der Behandelnden dazu nicht fähig, da sie proprietäre Produkte sind und nicht wie das EPD auf offenen Standards basieren. Das PDF ist aktuell praktisch das einzige Datenformat, das zwischen Spital, Pfl egeheim, Arztpraxis et cetera ausgetauscht werden kann. Deshalb sind PDF-Dokumente ein guter Start, mitt elfristig ist aber der strukturierte Datenaustausch das Ziel.
Ein Projekt der Zusammenarbeit
Beide Punkte sind nur vordergründig technischer Natur, sondern von grosser Bedeutung für den Behandlungsprozess und -alltag an sich. Zu oft wird das EPD zu einem IT-Projekt reduziert, obwohl es als Kulturprojekt der Organisation zu verstehen wäre. Diesen Aspekt unterstreicht auch der Heimverband Curaviva im Leitfaden zur Einführung des EPD in ihren Institutionen. Entscheide zum EPD sind Entscheide zur Zusammenarbeit. Nicht nur zwischen verschiedenen Gesundheitsfachpersonen und -einrichtungen, sondern auch zwischen Behandelnden und Patienten. Erste Erfahrungen konnte der Kanton Genf mit seinem Pionierprojekt «Mondossiermédical» sammeln: Durch das Bewusstsein, dass ihre Patientinnen und Patienten die Unterlagen lesen, haben die Genfer Ärztinnen und Ärzte ihre Arbeitsweise angepasst und verstärkt auf die Kommunikation geachtet. Das Interesse der Patienten am Dossier war für die Ärzteschaft einer der wichtigsten Motivationsfaktoren, sich freiwillig dem EPD anzuschliessen – Gesundheitsfachpersonen, die ihre Patienten ernst nehmen, schliessen sich dem EPD an.
Hälfte der Ärzteschaft will mitmachen
Dass möglichst viele Personen und Berufsgruppen mitmachen, ist ein wichtiger Erfolgsfaktor für das EPD. Bis April 2022 müssen sich auch Pflegeheime und Geburtshäuser dem EPD anschliessen. Doch für die Bevölkerung ist die EPD-Eröffnung freiwillig; ebenso dürfen ambulante Leistungserbringer frei über ihre Teilnahme entscheiden. Zwar diskutiert das Parlament aktuell über ein Obligatorium, doch auch ohne gesetzlichen Zwang planen gut 46 Prozent der Ärztinnen und Ärzte in der Grundversorgung einen Anschluss ans EPD. Es sind vor allem die jüngeren Ärzte, die in Gruppenpraxen arbeiten, die sich dafür interessieren. Sie dokumentieren im Vergleich zu ihren älteren Kollegen bereits heute die Krankengeschichte grösstenteils elektronisch. Die Einführung des EPD könnte im Gesundheitswesen damit auch den Digitalisierungsschub bewirken, den es für eine zeitgemässe koordinierte Versorgung braucht.
❱ www.patientendossier.ch
❱ www.e-health-suisse.ch/gemeinschaften
Isabelle Hofmänner arbeitet im Ressort «Information & Befähigung» von eHealth Suisse, der Kompetenz- und Koordinationsstelle von Bund und Kantonen. Als Hauptaufgabe begleitet eHealth Suisse momentan die schweizweite Einführung des EPD.